Un rischio reale, spesso sottovalutato, con responsabilità chiare
Nel mondo odontoiatrico la parola Legionella viene spesso associata a grandi impianti, alberghi o ospedali.
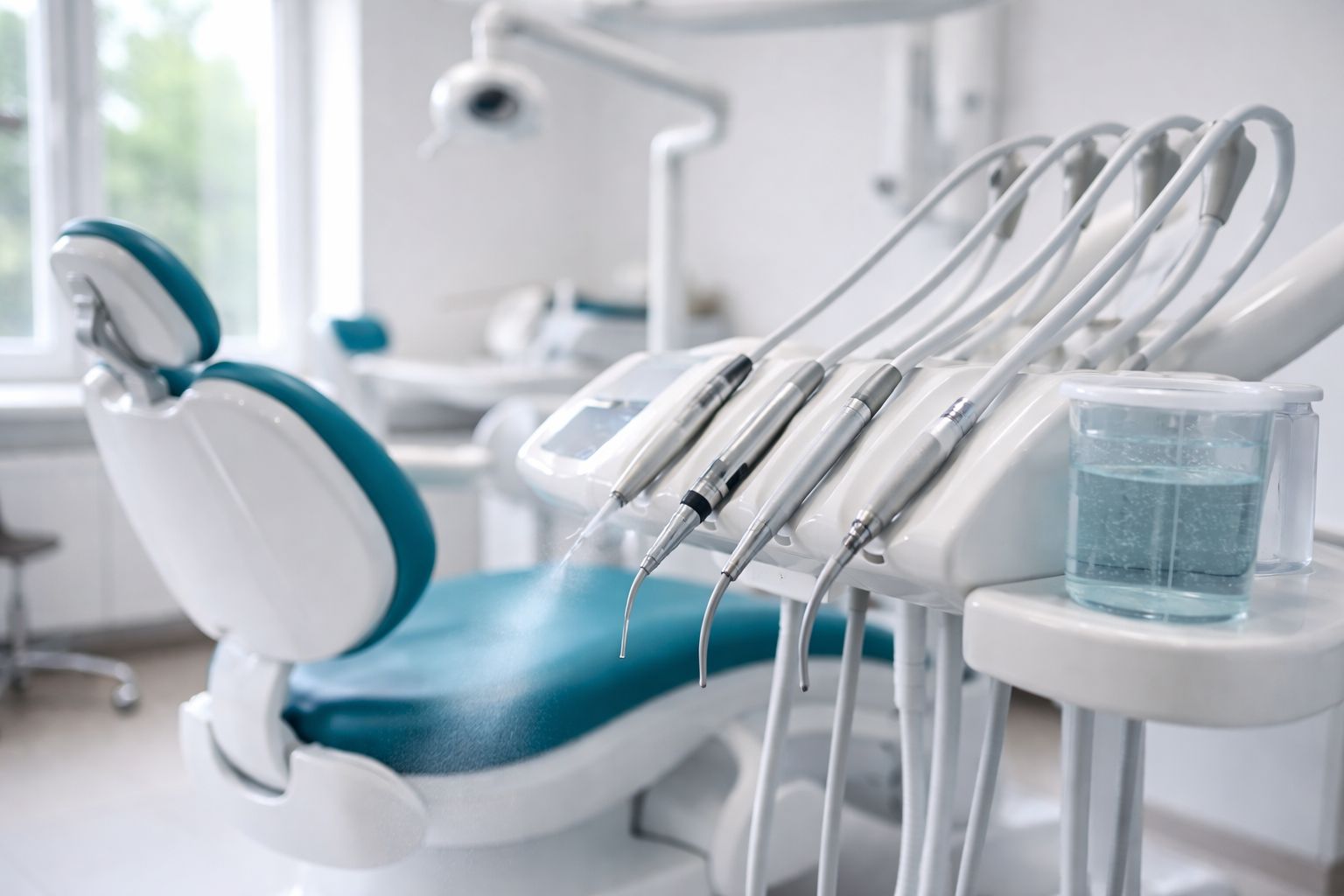
Raramente si pensa alla poltrona odontoiatrica come a un possibile punto critico.
Eppure, dal punto di vista microbiologico e normativo, il riunito odontoiatrico è uno dei dispositivi più delicati in assoluto nella gestione dell’acqua.
Non per teoria, ma per struttura, modalità d’uso e tipologia di esposizione.
Qui non siamo di fronte a un rubinetto qualsiasi.
Nel riunito l’acqua scorre in tubi di piccolo diametro, resta spesso stagnante per molte ore, lavora a temperature favorevoli alla proliferazione batterica e viene nebulizzata direttamente vicino alle vie respiratorie di pazienti e operatori.
In altre parole, è l’ambiente ideale per la crescita e la diffusione di microrganismi idrici, Legionella compresa.
Perché i riuniti odontoiatrici sono un punto critico
Dal punto di vista tecnico, i riuniti presentano alcune condizioni che, sommate, rendono il rischio strutturale.
I circuiti idrici interni sono lunghi, sottili e difficili da sanificare in modo uniforme.
La stagnazione è frequente, soprattutto nei periodi di chiusura dello studio o tra un paziente e l’altro.
Il biofilm si forma facilmente e, una volta stabilizzato, protegge i microrganismi dai normali disinfettanti.
La Legionella non è l’unico microrganismo coinvolto.
Nei riuniti si riscontrano spesso anche Pseudomonas aeruginosa, micobatteri non tubercolari e altri batteri ambientali.
Ma la Legionella resta il riferimento principale perché è responsabile di una patologia grave, trasmessa per via inalatoria, esattamente la modalità di esposizione tipica delle cure odontoiatriche.
Quadro normativo: non esiste un “vuoto”
Un equivoco molto diffuso è pensare che, in assenza di una norma specifica “solo per dentisti”, il problema non esista dal punto di vista legale.
In realtà, il quadro normativo è già più che sufficiente.
Le Linee guida per la prevenzione e il controllo della legionellosi (Conferenza Stato-Regioni, 2015) includono esplicitamente le strutture sanitarie e socio-sanitarie tra gli ambienti a rischio.
Lo studio odontoiatrico, anche se privato, rientra a pieno titolo in questa categoria per tipologia di attività e modalità di esposizione.
A questo si aggiunge il quadro più recente sulla sicurezza dell’acqua.
La Direttiva (UE) 2020/2184, recepita con il D.Lgs. 18/2023 e rafforzata dal D.Lgs. 102/2025, introduce l’obbligo di un approccio basato sul rischio per l’acqua destinata al consumo umano, includendo anche i sistemi di distribuzione interni.
Il messaggio è chiaro.
Chi gestisce un impianto idrico interno, anche se “piccolo”, ha l’obbligo di valutarne e gestirne il rischio.
Sul piano della sicurezza sul lavoro, il D.Lgs. 81/2008 impone al datore di lavoro di valutare tutti i rischi per lavoratori e terzi.
La Legionella, in uno studio odontoiatrico, è un rischio biologico potenziale e come tale deve essere considerato nel Documento di Valutazione dei Rischi.
Gestione del rischio: cosa significa davvero nello studio odontoiatrico
Gestire il rischio Legionella nei riuniti non significa fare un’analisi una tantum “per stare tranquilli”.
Significa impostare un sistema coerente e verificabile.
Il primo passo è la valutazione del rischio.
Occorre analizzare il tipo di riuniti presenti, la modalità di alimentazione idrica (rete, serbatoio, sistemi di trattamento), le abitudini operative dello studio, i tempi di inattività e le procedure già in uso.
Senza questa fotografia iniziale, ogni intervento è casuale.
Il secondo passo riguarda le misure preventive.
Flussaggi regolari, utilizzo corretto dei sistemi di disinfezione integrati, gestione dei serbatoi, controllo dei periodi di inattività, formazione del personale.
Tutte azioni note, spesso dichiarate, ma non sempre applicate in modo sistematico e documentato.
Il terzo passo, quello che distingue la prevenzione reale dalla prevenzione “raccontata”, è la verifica analitica.
Le analisi microbiologiche sull’acqua dei riuniti sono fondamentali per capire se le misure funzionano davvero.
Campionamenti mirati, eseguiti nei punti corretti e interpretati con competenza, consentono di valutare il livello di contaminazione e l’efficacia dei protocolli adottati.
Senza dati, si lavora per convinzioni.
E le convinzioni, in caso di controllo o evento, valgono poco.
Analisi e monitoraggio: quando e come
Le analisi non devono essere vissute come una minaccia, ma come uno strumento di gestione.
In uno studio odontoiatrico, un piano serio prevede controlli periodici, soprattutto in presenza di riuniti con serbatoio, sistemi di disinfezione non automatici o periodi di chiusura prolungata.
I risultati vanno letti nel contesto.
Un valore isolato non dice tutto.
La tendenza nel tempo, invece, racconta molto.
Se la contaminazione diminuisce, il sistema funziona.
Se ritorna, il biofilm è ancora attivo o la gestione non è adeguata.
È un approccio dinamico, non statico.
Responsabilità professionale e tutela
Dal punto di vista delle responsabilità, lo studio odontoiatrico è un ambiente particolarmente esposto.
I pazienti sono spesso ignari del rischio, ma questo non riduce gli obblighi del professionista.
In caso di segnalazioni o controlli, le autorità non chiedono se il dentista “sapeva” della Legionella.
Chiedono cosa ha fatto per gestirla.
Avere una valutazione del rischio, protocolli scritti, registri di manutenzione e analisi periodiche significa dimostrare diligenza professionale.
Non elimina il rischio biologico in senso assoluto, ma riduce drasticamente il rischio legale e reputazionale.
E in un’attività basata sulla fiducia, la reputazione conta quanto la competenza clinica.
Conclusione
Nei riuniti odontoiatrici la Legionella non è un’ipotesi remota, ma un rischio tecnicamente plausibile.
Ignorarlo non lo rende meno presente, lo rende solo meno controllato.
La gestione corretta passa da valutazione del rischio, prevenzione operativa e verifiche analitiche periodiche, inserite in un sistema documentato.
Non è burocrazia.
È buona pratica clinica, tutela del paziente e protezione del professionista.
In odontoiatria, come in microbiologia, ciò che non si vede non è per forza innocuo.

